החזר גרוני-לועי Laryngopharyngeal reflux
מה היא מחלת ההחזר הלועי-גרוני?
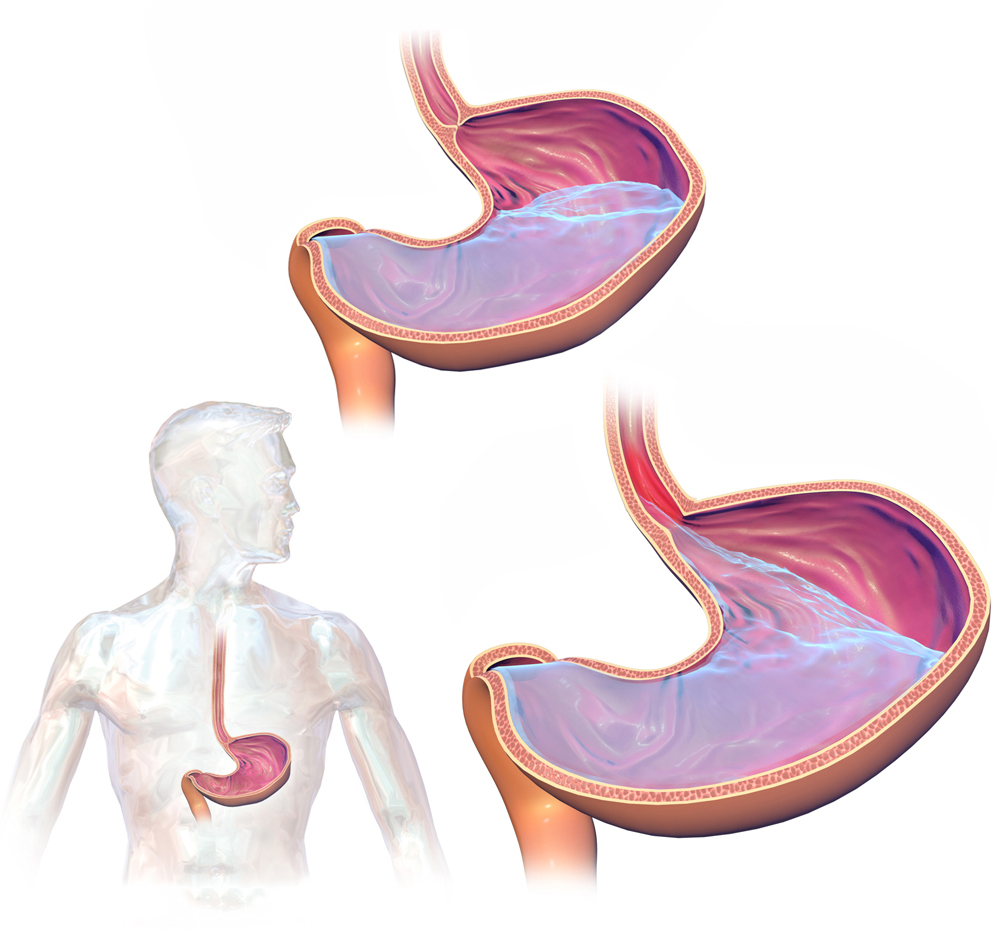
מחלת ההחזר הקיבתי־ושטי בעברית, או רפלוקס בלועזית ידועה גם בשם המדעי Gastro-Esophageal Reflux Disease או בקיצור GERD. החזר קיבתי-וושטי מתאפיין בעלייה של של תוכן קיבה אל תוך הוושט. הביטוי השכיח של זו היא צרבת.
לעתים התוכן הקיבתי עובר את כל אורך הוושט, חוצה את שוער הוושט העליון ומגיע עד הלוע והגרון. במצבים כאלו המחלה תיקרא מחלת ההחזר הלועי-גרוני או laryngopharyngeal reflux או בקיצור LPR.
מה ההבדלים בין מחלת ההחזר הקיבתי-וושטי ומחלת ההחזר הלועי-גרוני?
לכאורה, ניתן להגיד שמחלת ההחזר הלועי-גרוני היא פשוט מקרה חמור במיוחד של מחלת ההחזר הקיבתי-וושטי. עם זאת, המציאות מראה כי מדובר בשתי מחלות שונות.
ההבדל המרכזי בין המחלות הוא בתסמינים שלהן. מחלת ההחזר הקיבתי-וושטי מתבטאת בעיקר בצרבת, גיהוקים, אי נוחות בבית החזה לאחר ארוחות. התסמינים חמורים יותר בלילה ובשכיבה. מחלת ההחזר הלועי-גרוני מתבטאת בצרידות, תחושת גוש בגרון, ליחה סמיכה, כחכוח ושיעול כרוני. התסמינים גרועים יותר במהלך היום ויותר בזמן עמידה. בהחלט תיתכן חפיפה בין המחלות, אך רק כשליש מהסובלים מהחזר לועי-גרוני יסבלו גם מתסמינים של החזר קיבתי-וושטי.
מאחר וברור שהתוכן הקיבתי לא "מדלג" על הוושט בדרכו ללוע ולגרון, כיצד ייתכן שהסובלים מהחזר לועי-גרוני לא יסבלו גם מצרבות ויתר התסמינים והסימנים של מחלת החזר קיבתי-וושטי? התשובה לכך נעוצה במידת העמידות של ריריות הגרון והלוע לחומצות קיבה לעומת מידת העמידות של רירית הוושט. מאחר וקיימת כל הזמן מידה מסוימת של החזר של תוכן קיבה חומצי לוושט, התפתחו בוושט מנגנוני הגנה כנגד החומצה, כגון תאים המפרישים ריר סמיך המצפה את דפנות הוושט ומגן עליהם מפני התוכן החומצי. ללוע ולגרון אין מנגנוני הגנה כאלו. יתרה מזו, מחקרים מראים כי אחד החלבונים המרכזיים בתהליך העיכול, אנזים הקרוי פפסין PEPSIN, נספג לתוך תאי רירית הלוע והגרון ויכול להישאר בתאים אלו עד שעות עד ימים, במהלכם הוא עלול לגרום לנזק וגירוי של הרירית. הפפסין משחק תפקיד מרכזי במחלת ההחזר הלועי-גרוני, הרבה יותר מאשר במחלת ההחזר הקיבתי-וושטי, שם דרגת החומציות של התוכן הקיבתי היא הגורם המשפיע ביותר על חומרת התסמינים. עם זאת, ישנה חשיבות גם לחומציות התוכן הקיבתי גם במחלת ההחזר הלועי-גרוני, וזאת מכיון שהפעילות של הפפסין בהרס הרקמות גדולה הרבה יותר בסביבה חומצית, ומספיקה כמות קטנה של חומצה על מנת להפעיל את הפפסין החבוי בגרון על מנת "להעיר" את המחלה ולגרום לתסמינים. מכאן אנו למדים שעל מנת לגרום לתסמינים של החזר לועי-גרוני דרושה כמות הרבה יותר קטנה של תוכן קיבה מאשר זו הדרושה על מנת לגרום לצרבת.
הטיפול במחלת ההחזר הלועי-גרוני
למרות שמנגנון ההתפתחות של מחלת ההחזר הלועי-גרוני שונה מזו של מחלת ההחזר הקיבתי-וושטי, הטיפולים בשתי המחלות דומים, עם מספר דגשים שיחודיים למחלת ההחזר הלועי-גרוני.
שינוי אורח חיים
הרכיב המרכזי בשינוי אורח החיים שיסייע בטיפול בתסמיני מחלת ההחזר הלועי-גרוני הוא שינוי התזונה, עם דגש על הפסקה של צריכת מזונות חומציים. מזונות אלו כוללים פירות הדר, עגבניות, שום ובצל טרי ומשקאות מוגזים. המטרה היא למנוע שפעול של אנזים הפפסין על ידי מזון חומצי.
בנוסף להמנעות ממאכלים חמוצים, יש להמשיך ולהקפיד על שאר ההמלצות התזונתיות לטיפול במחלת ההחזר הקיבתי-וושטי, כגון צמצום אכילת מזונות עתירי שומן, גבינה צהובה, משקאות עתירי קפאין כגון קפה או תה ואלכוהול.
על מנת להשיג שליטה על תסמיני ההחזר הלועי-גרוני נדרשת היענות אדוקה לשינויים תזונתיים רבים, ולעתים קרובות קיים קושי לעמוד בהגבלות התזונה המחמירות לאורך זמן.
שמירה על משקל גוף תקין והמנעות מעישון מסייעים גם הם בטיפול במחלת ההחזר הלועי-גרוני.
תרופות
הטיפול התרופתי במחלת ההחזר הלועי-גרוני מתמקד בהפחתת ייצור החומצה בקיבה, על מנת להפחית את השפעול של האנזים פפסין. מחקרים מראים כי טיפול בתרופות מסוג חסמי משאבת המימין בקיבה (כגון אומפרזול, נקסיום, לנטון וקונטרולוק) יכולים לסייע בשליטה בתסמיני ההחזר הלועי-גרוני. דווקא תרופות מסוג חסמי הקולטן מסוג 2 להיסטמין, כגון רניטידין או פומטידין, פחות יעילות בטיפול במחלת ההחזר הלועי-גרוני.
משפחת תרופות נוספת, שאינה משווקת בישראל, alginates, מבוססת על נגזרות של כסף, ופועלת במנגנון ייצור שכבה סמיכה הנחה על גבי התוכן הקיבתי ומצפה אותו באופן שמהווה מחסום פיזי להחזר התוכן אל תוך הוושט. תרופות ממשפחה זו הוכחו כיעילות בטיפול בתסמיני ההחזר הלועי-גרוני.
ניתוחים
במצבים בהם שינוי אורח החיים וטיפול תרופתי מיטבי לא מביאים לשיפור המיוחל במצב, ניתן לשקול פעולה ניתוחית להידוק שוער הוושט התחתון או תיקון הבקע הסרעפתי על מנת לטפל במחלת ההחזר הלועי-גרוני. ניתוחים אלו מומלצים בדרך כלל לאנשים הסובלים בנוסף גם ממחלת ההחזר הקיבתי-וושטי.
כיצד מאבחנים מחלת החזר לועי-גרוני?
לא קיימת היום בדיקה ייעודית לאבחון של מחלת ההחזר הלועי-גרוני. לצורך ביצוע האבחנה מתבססים הרופאים והרופאות על סוג התסמינים שהמטופל/ת מתלוננ/ת עליהם ועל ממצאים בבדיקת הגרון כגון אודם, סימני גירוי, גודש ובצקת בגרון, התפתחות גרנולומות, שהן סוג של פצע כרוני, על מיתרי הקול. הבדיקה האובייקטיבית שניתן להעזר בה היא ניטור חומציות בוושט ל-24 שעות עם רישום עכבה (impedance). עם זאת, הקריטריונים לבחינת בדיקת ניטור וושט הותאמו לאבחון של מחלת ההחזר הקיבתי-וושטי GERD ולא של של מחלת ההחזר הלועי-גרוני. על כן, למעשה אין בדיקה אבחנתית אובייקטיבית חד משמעית לקיום מחלת ההחזר הלועי-גרוני. עם זאת, השילוב של תסמינים אופיניים, ממצאים תואמים בבדיקת הגרון ובדיקת ניטור חומציות חיובי מרמזים בצורה חזקה על קיום המחלה.
בשל השכיחות הגבוהה של תלונות המתאימות למחלת ההחזר הלועי-גרוני מחד גיסא, והיעדר אמצעי לאבחון חד משמעי של המחלה מאידך גיסא ישנה נטייה לאבחון יתר של מחלה זו, לעתים על חשבון "פספוס" אבחנות אחרות, שהטיפול בהן שונה. על כן יש חשיבות רבה להיבדק על ידי רופא/ת אף אוזן וגרון עם מומחיות על בתחום רפואת הגרון ומיתרי הקול על מנת לוודא שהתלונות אכן נובעות ממחלת ההחזר הלועי-גרוני.
